— Моя мама сейчас в частной клинике на искусственной вентиляции легких, мы платим каждый день по 70 тысяч, у нас больше нет денег, маме плохо, что делать?..
— Мы приехали в Москву за 100, 200, 500 километров, потому что папу уже отказываются лечить, в больнице ему плохо, дома мы не справляемся, вы можете нас взять в московский хоспис?..
— Мой ребенок уже неделю в отделении реанимации на ИВЛ, у него неизлечимое генетическое заболевание. Мне говорят, что к нему нельзя — я буду мешать. Ребенку становится хуже, а меня все равно не пускают, мне страшно…
Несчастливый процент
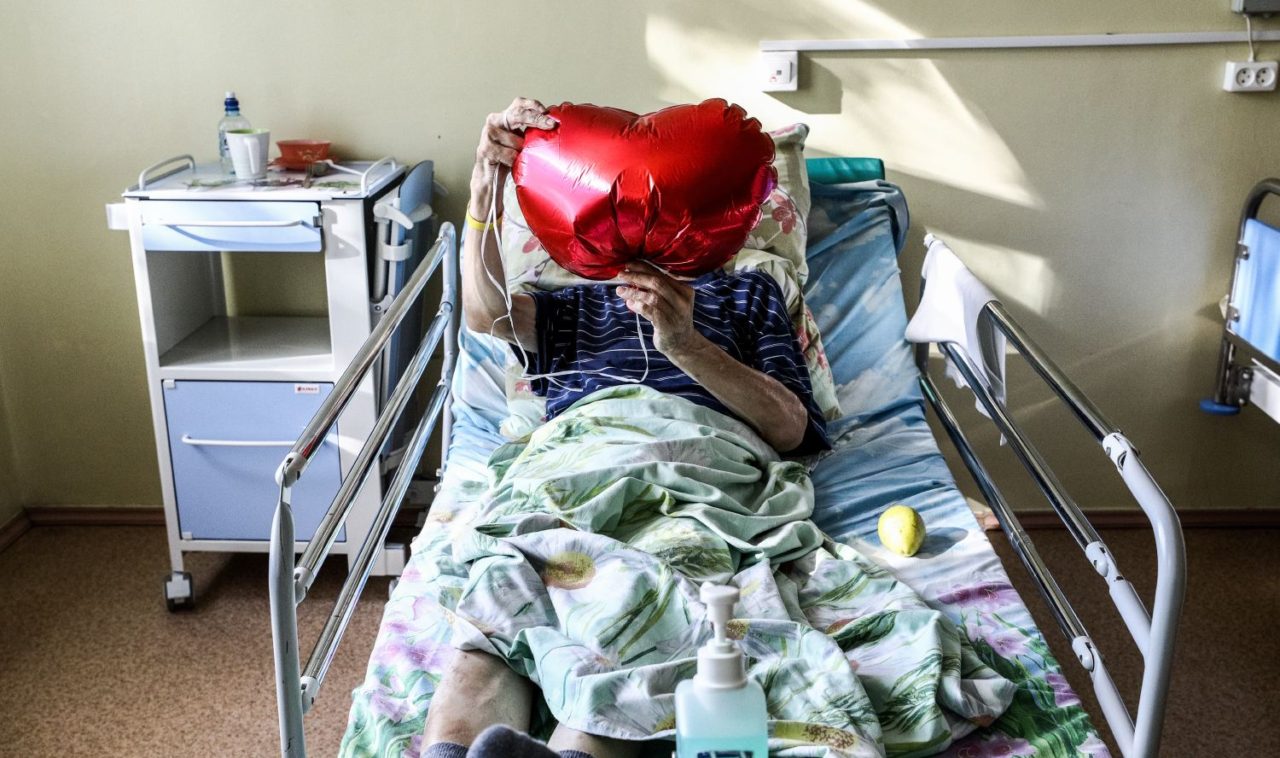
На горячую линию помощи неизлечимо больным людям фонда «Вера» звонят каждый день. Это действительно страшно. Это реальность, в которой мы живем, жили весь 2018 год, и сейчас, в первые дни 2019-го, операторы нашей горячей линии все так же отвечают на эти звонки.
Что было делать моей бабушке, у которой рак обнаружили на поздней стадии? Она потеряла 20 килограммов, она потеряла много времени на бессмысленные походы по поликлиникам и больницам, тогда как впереди у нее был только месяц.
Счастье, что с нами долго и терпеливо говорил один из лучших врачей страны, врач, которому можно доверять, и честно рассказал, что будет дальше. Он нашел правильные слова, чтобы объяснить нам, что дальнейшее лечение будет мучительным и бесполезным.
Мы все равно думали, не перевезти ли бабушку в Москву — здесь хотя бы есть хорошие хосписы. А она отказалась категорически. Только дома — в городе, где она вырастила троих детей своих и еще много чужих. Бабушка была воспитателем, а потом руководила всей дошкольной городской системой. В детстве я удивлялась, почему с бабушкой здоровается каждый третий человек на улице.
Счастье, что 1 мая мы успели выбраться в кафе. На открытой веранде было солнце, правнуки бегали вокруг так, что даже получили внушение от охранника, а бабушка качала головой, улыбалась и ела любимое мороженое.
Счастье, что можно было звонить врачам хосписа, когда бабушка совсем перестала есть. И нам посоветовали заморозить воду с лимоном, потом мелко накрошить и давать немного пососать — чтобы не было обезвоживания.
Счастье, что не было боли — бабушка попала в редкий процент тех, кто перед смертью не страдает от боли. Только город, где она жила, к сожалению, входит в несчастливый процент тех городов, где с обезболиванием все плохо.
И хосписа полноценного в городе тоже нет. Есть только отделение в больнице, где нет выездной службы, нет возможности выйти на улицу, почти нет возможности находиться там родным, нельзя помыть человека, который не встает и не садится.
Москва, где восемь хосписов и Центр паллиативной помощи, всего за 250 километров. В хоспис можно заехать на выходной как в очень гостеприимный дом. Кто-то гуляет на улице, кто-то наигрывает на фортепиано — волонтер или просто сын играет для своей мамы, кто-то заваривает чай. Здесь нет спешки, здесь не больница, а дом.
Дом, в котором не страшно.
Не врать и не бояться
Для больницы человек — это механизм, подлежащий починке. А хоспис — это дом, и тут пациент — личность. В хосписе чинить «шестеренки» уже поздно, они уже сломаны, тут лечат симптомы: обезболивают, уменьшают тошноту и рвоту, помогают справиться с нарастающей одышкой, прогрессирующей депрессией. Помогают наладить отношения с семьей, учат близких правильно ухаживать за человеком, не унижая при этом его достоинство.
В хосписе нет реанимации. Здесь минута за минутой идет жизнь, здесь не будут делать МРТ или операцию, здесь не будет принудительной вентиляции легких тогда, когда это принесет только новые страдания. Хоспис — это дом, где не врут. Потому что нельзя давать человеку ложную надежду и тем более продавать эту надежду близким.
Зато здесь скрупулезно налаживают схему обезболивания и не будут говорить: «Надо терпеть». Над кроватью повесят рисунки ребенка или внука. Здесь все знают тебя и называют по имени, здесь полотняные занавески и яркое постельное белье — для хосписов бессмысленны СанПиНы. Здесь всегда спросят, что ты сейчас хочешь: тишину или гостей, мороженое или бургеры, книгу, фильм, разговор по душам. Потому что времени на неправильный выбор уже не осталось.
Хорошо, если хоспис находится рядом с твоим домом, еще лучше, если хоспис приходит домой — в лице врача выездной службы. Хорошо, когда медсестра хосписа может приехать днем, ночью, на выходных — тогда, когда нужно. А социальный работник хосписа поможет получить удобную инвалидную коляску от государства.
В Москве в этом году получилось пойти дальше — хосписная помощь стала мостом, объединившим медицинский и социальный департаменты в помощи людям в конце жизни. Для этого издали специальный приказ — и теперь выездная служба помогает одиноким старикам в домах престарелых.
Это очень простая мысль, которую раньше как-то никто не думал: да, человеку в доме престарелых или психоневрологическом интернате может понадобиться обезболивание. За 2018 год врачи из хосписов осмотрели больше 400 пациентов, которые живут в домах престарелых, отделениях сестринского ухода; и ко многим стала постоянно приезжать выездная служба — потому что люди привыкли там жить, это их дом. Но при этом там, на месте, их обезболивают, в том числе и опиоидными анальгетиками (это было попросту невозможно раньше).
С хосписами не страшно. «Не страшно» значит не больно, не стыдно, не одиноко, как дома. А вот без хосписов…
Как не работает
Как без хосписов, хорошо знают прямо сразу за МКАД, даже в Подмосковье. В 29 регионах среднее количество паллиативных коек для взрослых — меньше 30, в половине из них отсутствуют выездные патронажные службы хосписа. В 15 регионах не организовано оказание паллиативной помощи дома для взрослых, а в 52 — для детей. В 11 регионах вообще отсутствуют паллиативные койки для детей.
Вдумайтесь: в 11 регионах страны нет даже формально созданной детской паллиативной помощи, это значит, что родителям, скорее всего, предлагают отказаться от тяжелобольного ребенка, вместо того чтобы окружить семью заботой и поддержкой. Это значит, что таким семьям очень одиноко, больно и страшно, а рассчитывать они могут только на помощь благотворительных фондов.
То, как сейчас устроена паллиативная помощь, позволяет ее оказать не более чем 15 процентам из тех, кому она нужна. Неизлечимо больной человек в конце жизни почти никогда не может сам получить медицинские и социальные услуги, в которых он нуждается и на которые он, вообще-то, имеет право. Учреждения соцобслуживания и медицинские организации сотрудничают при оказании паллиативной помощи на дому только в Москве.
Помощь до пациента «не доносится», а сам он дойти до нее физически не может.
А еще мы получаем звонки на горячую линию от близких людей, которые лежат в так называемых платных хосписах. Только на деле это вообще не хосписы: там нет обезболивания, людям обещают продление жизни и вытягивают на это деньги, умалчивая, каким будет качество этой самой жизни и в какую чудовищную сумму все это выльется.
Почему вообще за все это не платит государство? В декабре фонд «Нужна помощь» запустил акцию «Рубль в день», призывая людей подписаться на регулярные пожертвования. Это помогло собрать уже 7 миллионов для десятков фондов, собирает средства там и фонд «Вера». Но почти под каждой публикацией об этом появлялись комментарии — и возмущенные, и смущенные: «А на что же идут наши налоги, которые мы тоже платим регулярно? Где деньги?»
Деньги есть. В конце 2017 года правительство РФ выделило 4,3 миллиарда рублей на развитие помощи в конце жизни в России. Вот только средства были потрачены крайне неэффективно. По правилам их можно тратить исключительно на закупку обезболивающих препаратов, оборудование для паллиативных отделений, хосписов и на аппараты ИВЛ. А на обучение врачей, на привлечение врачей — нельзя, на покупку автомобилей для выездных служб — нельзя. То есть ни копейки нельзя потратить на инфраструктуру, на то, что позволит все эти нужные покупки не «подвесить» бессмысленно в воздухе, а использовать на самом деле.
Да, врачи отделений в регионах очень радуются новым кроватям — у них удобная поднимающаяся спинка и колеса. Но выехать с пациентом в коридор или даже на улицу все равно не получается, везде пороги. Все радуются тому, что на складе много обезболивающих. Только назначать эти лекарства мало кто способен — правильно обученные врачи в остром дефиците. И назначать их некому — в стационаре только 30 пациентов, а еще сотни лежат дома, и до них помощь вообще не доходит, потому что тратить деньги на покупку транспорта и оплату работы дополнительных специалистов для выездной службы — нельзя.
Государственные средства позволяют работать хосписам — в том смысле, что врачам платится зарплата и закупаются обезболивающие. Только это не та работа, которая нужна, потому что помощь получают не все. Паллиативная помощь не заработает так, как нужно, пока нет понимания, что хоспис — не больница. Пока мы сами не начнем требовать человеческого отношения к своим близким.
Это можем делать мы с вами — фонд, благотворители, волонтеры, родственники, пациенты. Мы можем показывать на деле, что паллиативная помощь может быть доступной и человечной. Мы можем добиваться того, чтобы все в законах и приказах было правильно — до запятой, потому что тут мелочей не бывает. Мы можем следить за тем, чтобы нельзя было исполнять их формально.
Как работает
Весной прошлого года раздался звонок — не на горячую линию, а лично Нюте Федермессер, учредителю фонда — из села Поречье в Ярославской области. Доктор Настя рассказывала, что там не обезболен старик с раком легкого. Георгий Лобов, сельский кузнец, хотел умереть там же, где прожил всю жизнь, — и чтобы его похоронили рядом с женой. Доктор хотела, чтобы кузнец не мучился.
Нюта поехала туда сама, а вернувшись, могла говорить только о Поречье. О настойчивой молоденькой Насте, прекрасном докторе, о колокольне XIX века, о селе на берегу озера, где живут прекрасные люди. Которые имеют право уйти из жизни спокойно и достойно. Всего через неделю после приезда Нюты отделение в Поречье закрыли и всех пациентов перевели в центральную больницу Ростова Великого. Для пожилых и тяжелобольных людей такой переезд — тяжесть и стресс. Двое из них вскоре умерли в больнице, умерли так, как не хотели этого делать.
Фонд «Вера» попросил у администрации передать дом сестринского ухода в управление фонда, и через месяц администрация Ярославской области сделала это. Спасибо им большое, но государственных денег от этого не появилось — и теперь работу отделения обеспечивают благотворители.
Зачем нам это нужно? Да потому что даже в маленьком селе, не то что не в Москве, но даже не в центре региона, даже не в райцентре достойная помощь в конце жизни возможна. Что могут выписываться обезболивающие, что может работать выездная служба — и уже есть машина, врачи и пациенты, которым так нужна их помощь. Это работает, и губернаторы регионов должны это видеть.
Хоспис в Поречье мы назвали именем Георгия Лобова.
Буква закона
В маркетинге есть выражение «кампания 360 градусов» — то есть та, что включает все каналы коммуникации. Так же можно сказать о хосписной помощи: нужна помощь не только медицинская, но и социальная, психологическая. Нужна помощь не только пациенту, но и его семье. Нужно право получать ее дома.
А сейчас Федеральный закон №323-ФЗ сводит паллиативную помощь только к медицинской, там нет ни слова о том, что это помощь всей семье, и помощь комплексная.
Поправки в этот закон Госдума будет рассматривать в ближайшие дни. Минздрав предлагает закрепить в документе право на обезболивание, и это хорошо. Но это право и так в законе было прописано. А вот о помощи дома, о праве пациента на лечение боли лекарствами, соответствующими интенсивности боли нет ни слова. Не уточнен порядок оказания помощи дееспособным пациентам, которые в силу своего состояния не могут подписать информированное добровольное согласие. То есть настолько плохо себя чувствуют, что ручку держать не могут — во взрослой паллиативной помощи таких, вообще-то, большинство. В новом проекте закона не написано, что в помощи нуждаются члены семьи, родители маленьких пациентов.